Die Wiederaktivierung des Windpocken-Virus äußert sich durch schmerzende, rötliche Bläschen auf der Haut. Mehr lesen 💊
Author: Christian Paffhausen


25+ Erfahrene Dermatologen

Flammend rot, schmerzhaft und geschwollen – die klassische Trias des Erysipels (auch Wundrose oder Rotlauf genannt). Die bakterielle Infektion sollte immer antibiotisch behandelt werden. Die ursächlichen kleinen Verletzungen sollten ebenso identifiziert und mit in die Behandlung eingeschlossen werden.
Wir erklären hier, was diese Erkrankung bedeutet, wie sie entsteht und was man dagegen tun kann. In unserer digitalen Hautarztpraxis behandeln unsere Hautärzt:innen regelmäßig Patient:innen mit einem Erysipel per App.
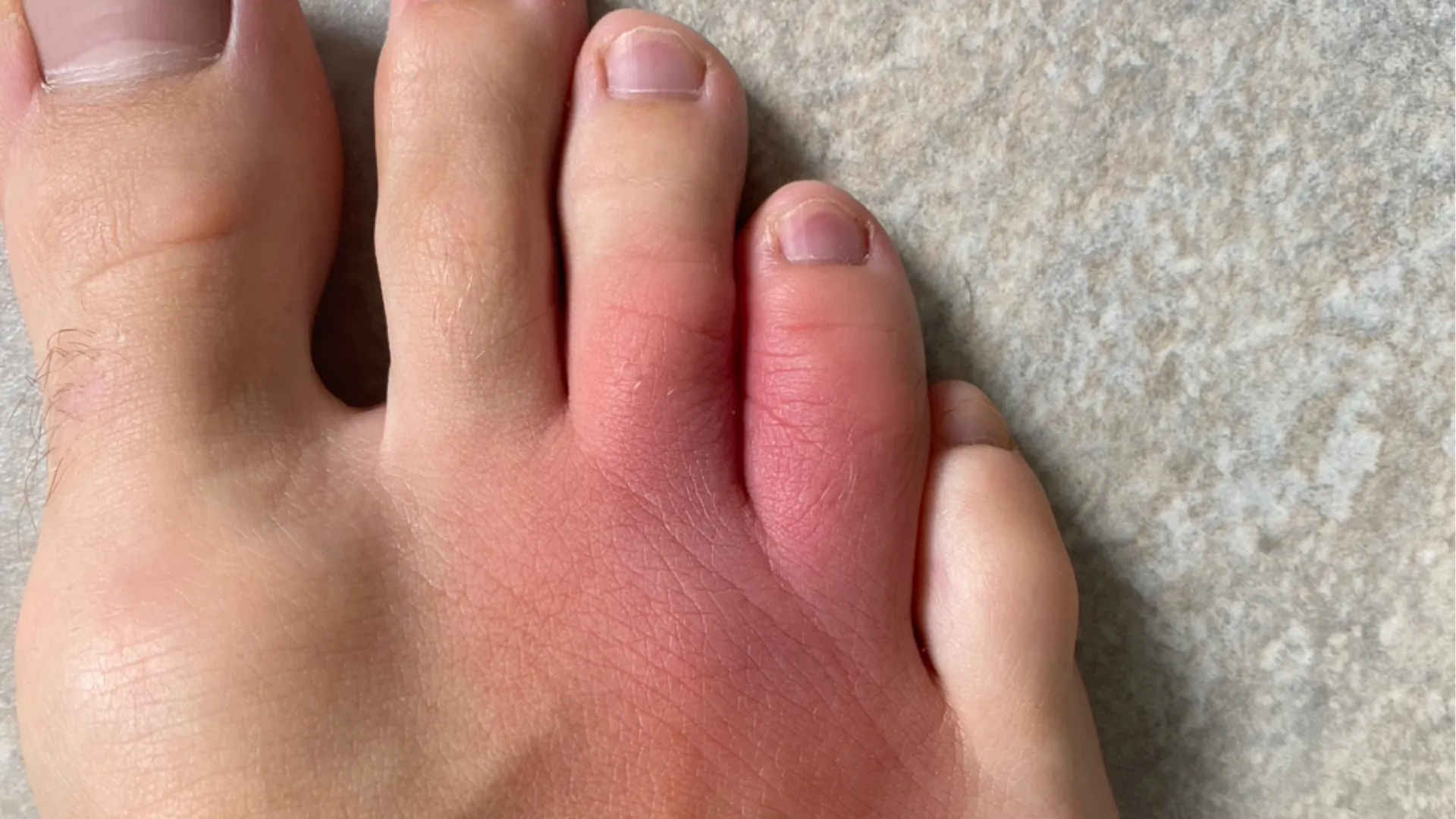
Bei einem Erysipel, auch als Wundrose oder Rotlauf bekannt, handelt es sich um eine durch Bakterien ausgelöste Entzündung der Haut und des darunterliegenden Gewebes. Die Bakterien, meistens handelt es sich hierbei um Streptokokken oder dem Staphylococcus-Bakterium, gelangen durch kleine Wunden und Verletzungen der Haut in tiefere Hautschichten, wo sie sich vermehren und eine Entzündung verursachen.
Das Erysipel tritt mit einer geschätzten Inzidenz von 100 pro 100.000 Personen/Jahr auf. Männer sind häufiger betroffen als Frauen.
Bevorzugt betroffen von der Erkrankung sind Erwachsene zwischen dem 20. und 70. Lebensjahr. Das mittlere Erkrankungsalter liegt bei 50 Jahren.
Es kommt zu einer meist scharf begrenzten Rötung, Überwärmung und schmerzhaften Schwellung der Haut. Gelegentlich bilden sich auch Pusteln und Blasen an der Hautoberfläche. Am häufigsten tritt das Erysipel am Unterschenkel, seltener an anderen Lokalisationen, wie dem Gesicht, auf.
Kommt Dir Deine veränderte Hautstelle anhand der beschriebenen Symptome bekannt vor? Dann wende Dich direkt an unsereHautfachärzt:innenper App.
Sende einfach drei Fotos Deiner Hautveränderungen und fülle den Fragebogen aus. Innerhalb von24 Stundenerhältst Du eineDiagnose, eineTherapieempfehlungund – falls nötig –ein Rezept
Am häufigsten wird die Wundrose durch Bakterien aus der Gruppe der Streptokokken ausgelöst. Der Staphylococcus aureus kann jedoch auch zu einem Erysipel führen. Es handelt sich um Bakterien, die die natürliche Hautflora besiedeln. Bei einer intakten Hautoberfläche verursachen sie in der Regel keine Beschwerden.
Kommt es jedoch zu Verletzungen der Haut, können die Bakterien in die Tiefe eindringen und Entzündungen hervorrufen. Folgende Möglichkeiten kommen als Eintrittspforte für ein Erysipel in Frage:
Ein geschwächtes Immunsystem und eine gestörte Blutversorgung der Haut begünstigen zudem die Wundrose, da die körpereigenen Immunzellen schlechter an den Ort des Geschehens gelangen können. Kinder und ältere Menschen sind aufgrund ihres weniger effizienten Immunsystems und der schnelleren Verletzungsgefahr häufiger betroffen.


25+ Erfahrene Dermatologen
Klassisch für die Wundrose ist ein scharf begrenztes schmerzhaftes, rotes, überwärmtes und geschwollenes Hautareal. Gelegentlich kann sich ein Erysipel auch zurückbilden. Ist die Infektion ausgeprägter, können auch Begleitsymptome, wie Kopfschmerzen, Fieber und Schüttelfrost auftreten. Die naheliegenden Lymphknoten sind häufig geschwollen.
Durch das Verkleben der Lymphbahnen kann es zu Störungen des Lymphabflusses kommen. Dies kann sekundär zu einem Lymphödem an der entsprechenden Extremität führen. Das bedeutet es kommt zur Gewebeschwellung durch Flüssigkeitseinlagerungen.
Kommt Dir Deine veränderte Hautstelle anhand der beschriebenen Symptome bekannt vor? Dann wende Dich direkt an unsere Hautfachärzt:innen per App.
Sende einfach drei Fotos Deiner Hautveränderungen und fülle den Fragebogen aus. Innerhalb von 24 Stunden erhältst Du eine Diagnose, eine Therapieempfehlung und – falls nötig – ein Rezept.
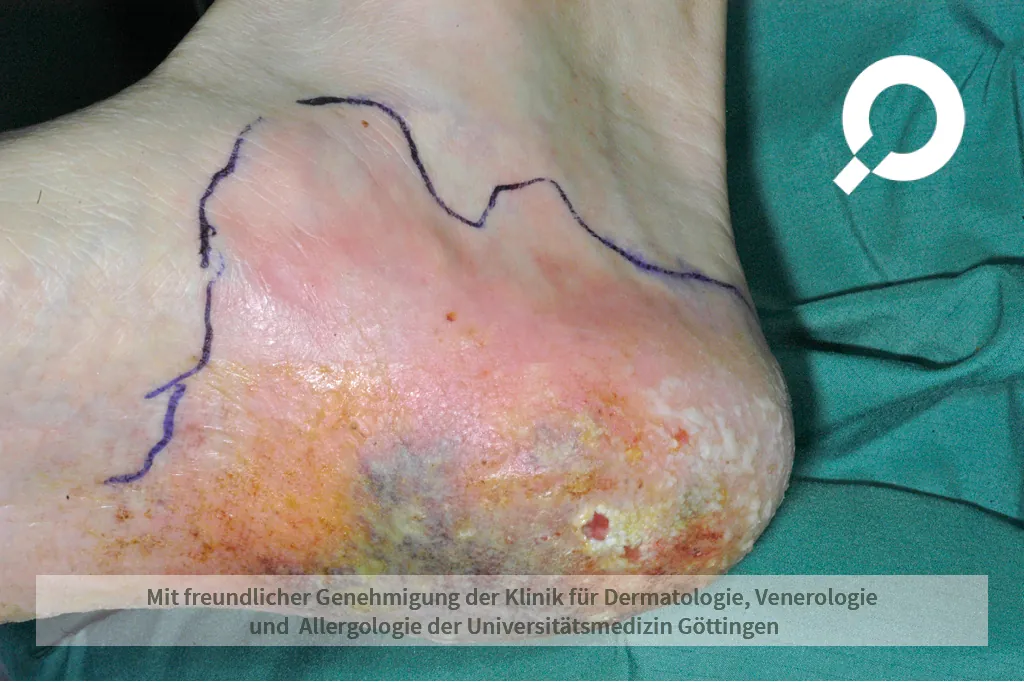
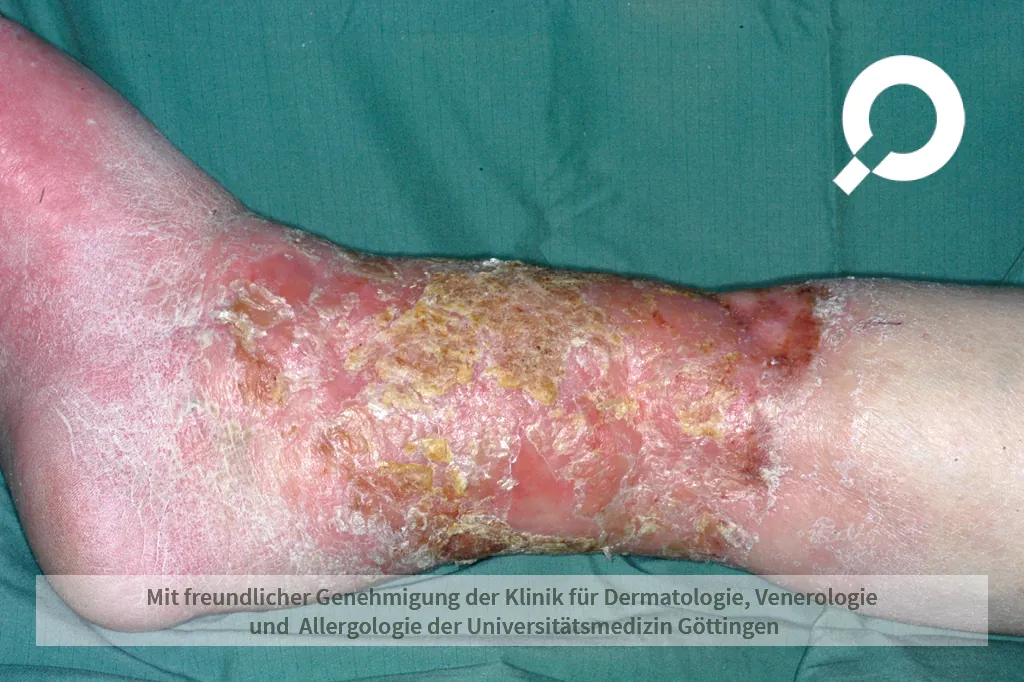
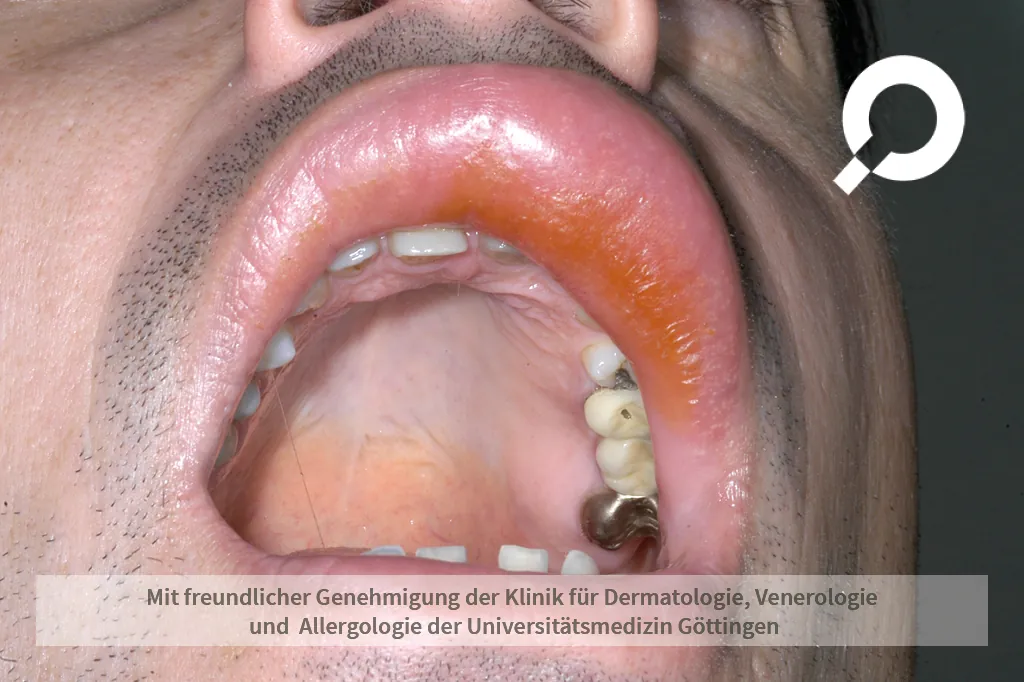
Die Wundrose kann bereits an ihrem Erscheinungsbild und den Symptomen festgestellt werden. Fieber und veränderte Blutwerte helfen dem Arzt, die Schwere der Infektion einschätzen zu können. Wundabstriche für den Erregernachweis können für die richtige Auswahl der Antibiotikatherapie hilfreich sein.
Besonders wichtig ist es, nach der Eintrittsstelle der Bakterien zu suchen. Erst wenn die Ursache identifiziert und auch behandelt wird, kann gewährleistet werden, dass die Wundrose nicht erneut auftritt.


25+ Erfahrene Dermatologen
In einigen Fällen kann es zum wiederholten Auftreten eines Erysipels (Rezidiv) kommen. Das passiert vor allem, wenn der Lymphabfluss gestört ist.
Gelegentlich ist es möglich, dass ein Erysipel mit Hautnekrosen (Gewebstod) oder mit Phlegmonen (diffus ausbreitende Infektionserkrankung) als Komplikation auftritt.
Im schlimmsten Fall kann sich der Erreger über das Blut ausbreiten, was eine Blutvergiftung oder auch eine Herz- oder Nierenentzündung verursachen kann.
Sobald eine Wundrose diagnostiziert wurde, sollte die Behandlung starten, damit die Bakterien sich nicht weiter ausbreiten. Da es sich um eine bakterielle Entzündung handelt, ist das Mittel der Wahl ein Antibiotikum. Dies verhindert schwere Komplikationen, wie z.B. eine Blutvergiftung, Herz- oder Nierenentzündungen usw.
Zudem sollten die Extremitäten (falls hier die Wundrose lokalisiert ist) hochgelagert werden, um den Lymphabfluss zu verbessern. Schmerzmittel, die gleichzeitig entzündungshemmend wirken, helfen zusätzlich.
Sobald die Infektion einige Tage mit einem Antibiotikum, gegebenenfalls behandelt wurde und die Symptome sich bessern, kann eine Kompression durchgeführt werden. Das heißt, dass das Areal mit einer elastischen Binde gewickelt wird. Dies ist natürlich nur an den Extremitäten und nicht am Gesicht oder Körperstamm möglich. Durch die Kompression wird verhindert, dass sich erneuert Flüssigkeit im Gewebe einlagert, außerdem wirkt es abschwellend. Die Eintrittsstelle der Bakterien sollte, wie bereits beschrieben, immer mitbehandelt werden.


25+ Erfahrene Dermatologen
Gegen ein Erysipel werden unter anderem folgende Wirkstoffe eingesetzt:
